ROPIvacain DELTAMEDICA 2mg/ml
Ropivacain DELTAMEDICA 2 mg/ml Injektionslösung ist eine sterile, gebrauchsfertige Lösung zur Behandlung akuter Schmerzzustände und zur Regionalanästhesie bei Erwachsenen, Jugendlichen ab 12 Jahren und Kindern ab 1 Jahr. Das Amidtyp-Lokalanästhetikum mit langer Wirkdauer zeichnet sich durch raschen Wirkungseintritt, ausgeprägten sensomotorischen Trennungseffekt mit begrenzter motorischer Blockade, kardiovaskuläre Stabilität und flexible Dosierungsoptionen aus. Mit etablierten Konzepten für Epiduralanalgesie (Bolus und kontinuierliche Infusion), periphere Nervenblockaden, Leitungsanästhesie und Infiltrationsverfahren bietet es eine zuverlässige Lösung für Akutschmerztherapie und perioperative Schmerzbehandlung.
Produktprofil
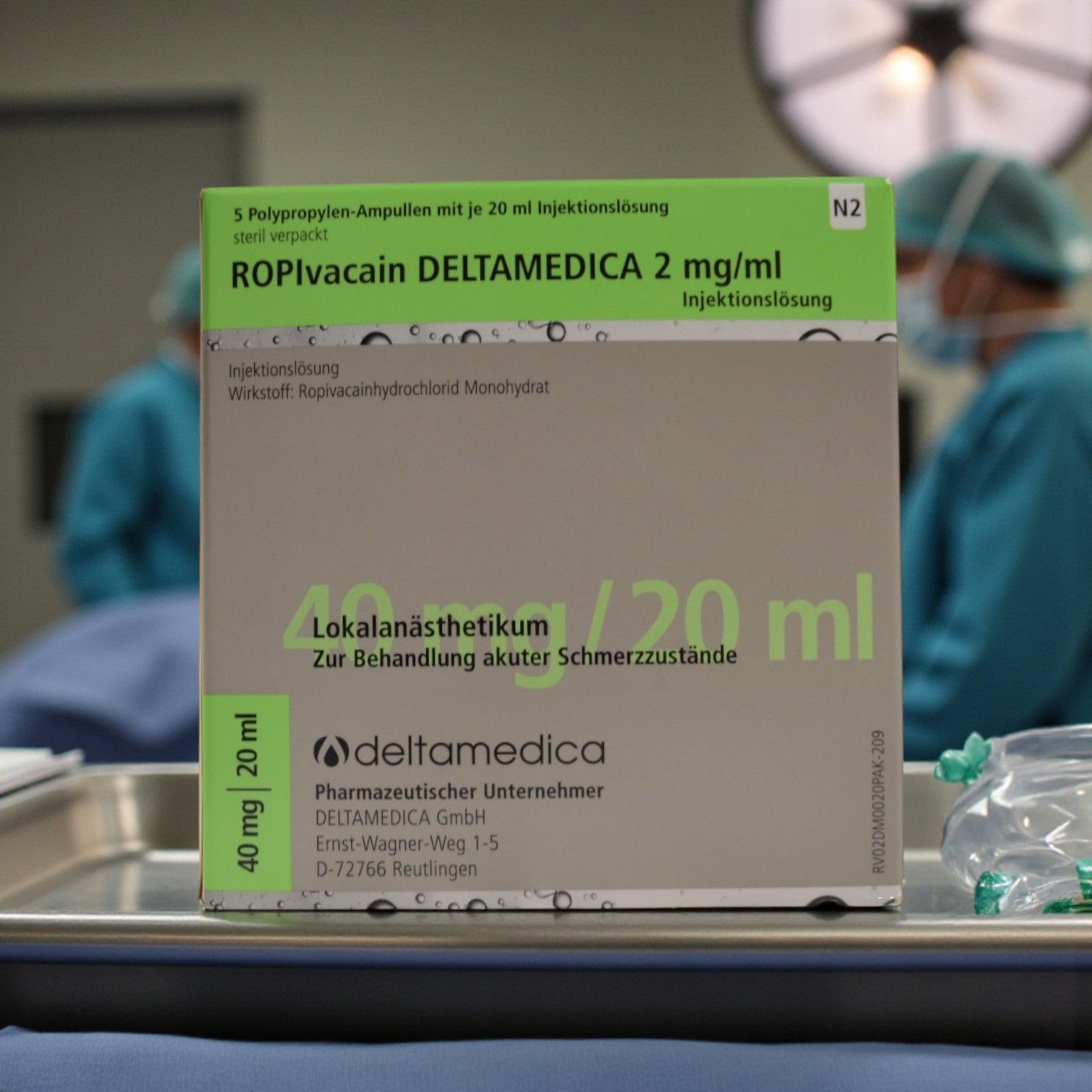
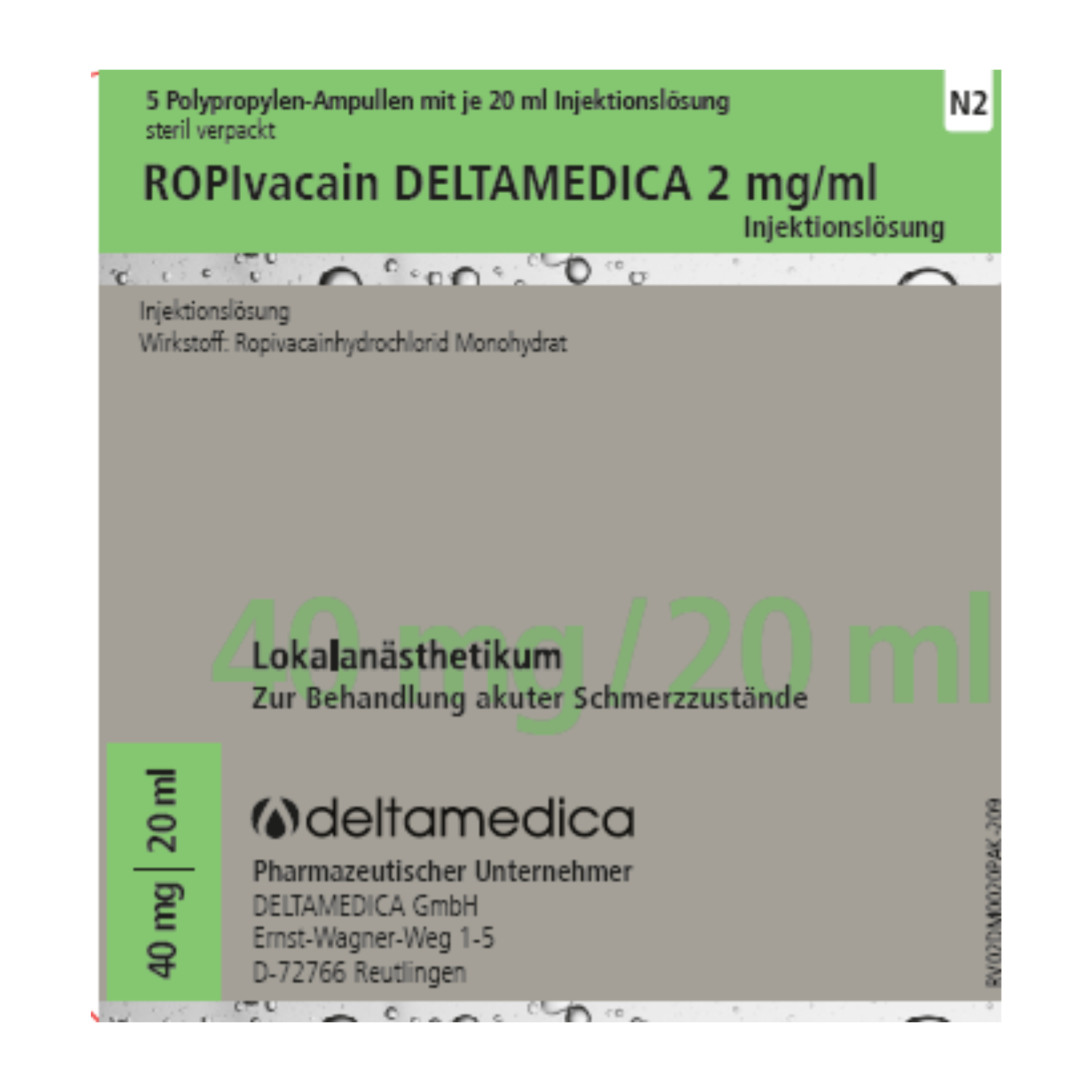
Vollständige Bezeichnung: Ropivacain DELTAMEDICA 2 mg/ml Injektionslösung
PZN: 13158174
Packungsgröße: 5x20ml
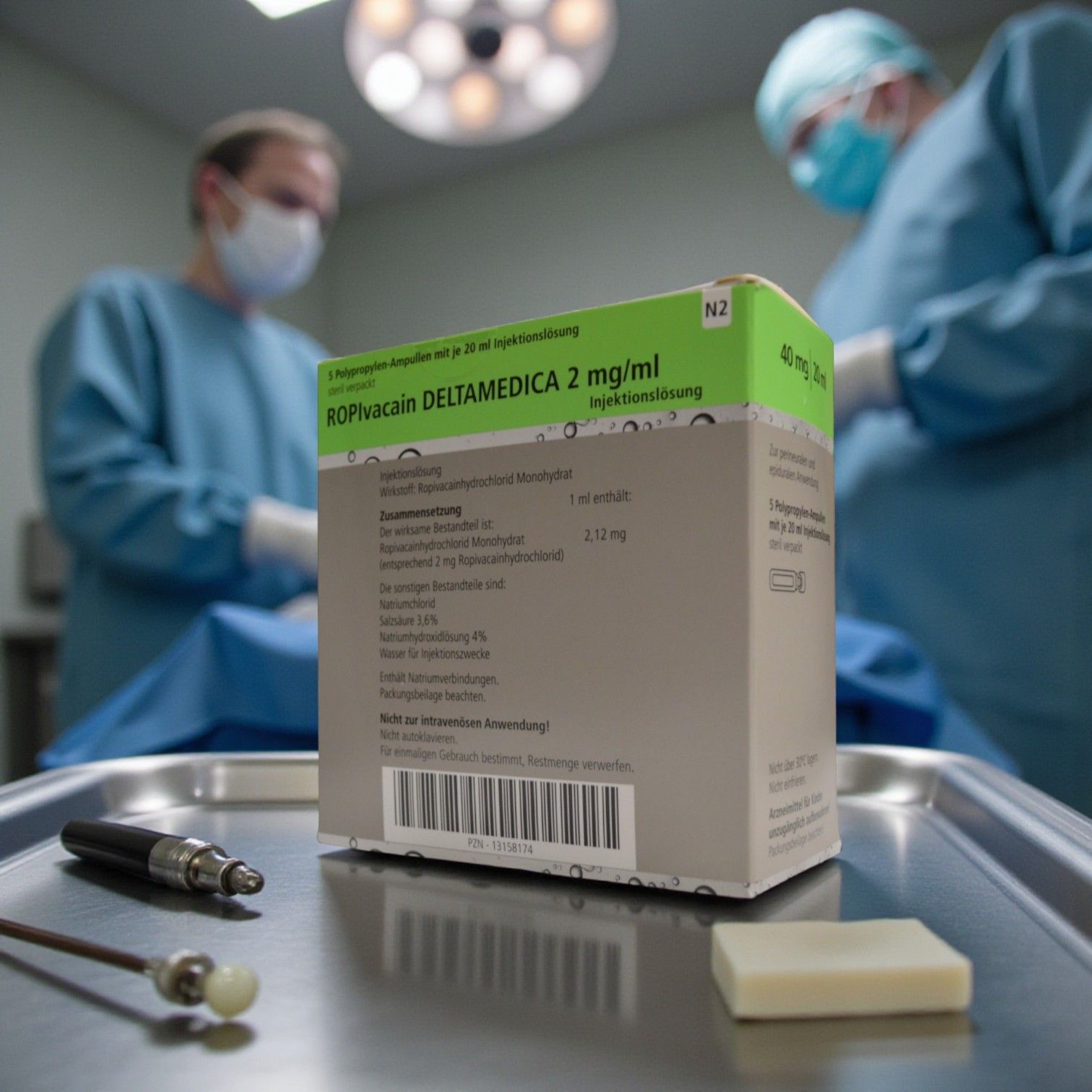
Wirkstoffgehalt: 1 ml Injektionslösung enthält 2,12 mg Ropivacainhydrochlorid-Monohydrat (entsprechend 2 mg
Ropivacainhydrochlorid).
Merkmale: Luer Lock, steriler Blister
Behältnis: Plastikampullen
Anwendungsgebiete
Ihre Produktinformationen - Jederzeit verfügbar
Alles, was Sie über unser Produkt wissen müssen , von der Zusammensetzung bis zu Anwendungshinweisen. Laden Sie unsere umfassenden Dokumente herunter und bleiben Sie immer gut informiert.